Из-за пандемии COVID-19 онкологи из разных стран оказались перед выбором: продолжить лечение рака, подвергая пациентов риску инфицирования, или отложить процедуры, уменьшая при этом шансы на долгую жизнь. А возможна ли в этой ситуации "золотая середина" и оптимальное решение?
О проблеме не понаслышке знает онколог, хирург, заместитель главного врача по хирургической работе больницы израильской онкологии LISOD Сергей Байдо. Это врач, имя которого известно далеко за пределами Украины.
Мы встретились с Сергеем Викторовичем, чтобы поговорить об особенностях лапароскопических операций, о рисках для врачей и пациентов, а также о возможности и необходимости лечения в этот непростой период.

— Из-за эпидемии коронавируса многим пациентам с онкологическими заболеваниями пришлось отложить процедуры. Кто-то это сделал по рекомендации врача, кто-то из-за проблем с транспортом, а кто-то просто не захотел лишний раз рисковать здоровьем. Как, по вашему мнению, критичны ли в лечении рака эти несколько месяцев?
— Эпидемия коронавируса внесла коррективы в жизни многих людей — это касается и экономических моментов, и, конечно, медицинских. Никто не был готов к такой ситуации, но мы учимся приспосабливаться и справляться с ней каждый день. Многие думали, что будут приняты краткосрочные меры, но эпидемия затянулась — и для онкологических пациентов период в несколько месяцев действительно может оказаться критичным. За 2—3 месяца без лечения болезнь может прогрессировать, а операбельная опухоль стать неоперабельной.
Поэтому нельзя терять время — наверстать его иногда невозможно. Если возникают проблемы, следует обязательно обсудить ситуацию с лечащим онкологом. Это позволит с учетом возможных рисков выработать оптимальную тактику дальнейших действий.
Сегодня уже понятно, что эпидемия повлияла на всех, в том числе онкопациентов. Как именно — точно сказать пока нельзя, потому что окончательная статистика будет известна только в следующем году. Тогда и увидим, насколько изменилась, скажем, летальность и от каких проблем. Мне кажется, что ситуация очень серьезная.
— Давайте, все-таки, расставим точки над "і" и разберемся: безопасны ли для онкологических пациентов операции во время карантина?
— Любая операция ослабляет иммунитет человека. Но в Великобритании провели анализ, который показывает, что на фоне коронавирусной инфекции послеоперационная летальность составляет почти 25% — подчеркиваю, речь идет об инфицированных пациентах. Поэтому, чтобы операции были безопасны, нужно серьезно подходить к противоэпидемическим мероприятиям в самой клинике — как в отношении пациентов, так и персонала. В больнице проводятся жесткие карантинные мероприятия, и пациент может попасть в стационар больницы только при негативном результате теста на коронавирус. Мы должны быть уверены, что он не активный носитель и не болеет в данный момент. Кроме того, сейчас в больнице не разрешены посещения пациентов родственниками — и это в интересах самих пациентов.

Но все же — безопасны или небезопасны операции? Часто ситуация такова, что не оперировать пациента в определенный срок — это уже небезопасно, потому что рак не будет ждать до конца эпидемии. Поэтому еще раз повторюсь — для многих пациентов даже 2—3 месяца — слишком длительный период, чтобы откладывать лечение до того момента, когда все успокоится. На самом деле никто пока не может сказать, о каких сроках идет речь. На сегодняшний день карантинные мероприятия ослаблены, но, как показывает статистика, пандемия никуда не делась. Люди продолжают инфицироваться, болеть, а стационары, которые занимаются лечением COVID-19, работают с достаточно серьезной нагрузкой. Неизвестно, когда прекратится карантин. И с этой точки зрения откладывать лечение нельзя.
— А для медиков операции — безопасны? Не рискуют ли специалисты из хирургической команды заразиться от пациента коронавирусом (при бессимптомном течении болезни) и на неопределенное время "выпасть" из рабочего процесса?
— Все врачи — в зоне риска. По последним данным, среди всех групп людей самое большое количество и заразившихся, и погибших — медработники. Конечно, в первую очередь это касается тех, кто работает непосредственно с инфицированными COVID-пациентами. В этом плане работа в онкологической больнице более безопасна, чем в инфекционном стационаре. Благодаря тестированию у нас есть возможность не допустить к лечению инфицированного пациента. Но все же нужно понимать, что существующие тест-системы — не безупречны, и на амбулаторный прием может попасть человек со скрытым носительством в активной фазе болезни. Известны случаи, когда у пациента по КТ видна двусторонняя пневмония, а он клинически ее не ощущает, и по тестам у него все хорошо. Поэтому полностью исключить риски невозможно.
— Лапароскопические операции во время карантина более предпочтительны? Или риск для пациентов при любом вмешательстве одинаков?
— Лапароскопические операции более предпочтительны всегда, а в период карантина особенно. Это объясняется тем, что меньше операционная травма; нет необходимости в длительном соблюдении постельного режима; не требуется принимать значительные дозы обезболивающих препаратов; риск возникновения осложнений намного ниже; пациент быстро восстанавливается и меньше времени проводит в стационаре, благодаря чему снижаются риски инфицирования от контактов с людьми в больнице. Но пока это только мои утверждения. Болезнь новая, поэтому будем ждать научные исследования на эту тему, чтобы точно оперировать цифрами.
Другое дело — сейчас активно обсуждается гипотеза о том, что именно лапароскопические операции могут быть более опасными для персонала. Во время их проведения в брюшную полость нагнетается газ, чтобы приподнять брюшную стенку и создать внутри рабочее пространство. Теоретически существует возможность, что этот газ может образовывать аэрозоли, а если пациент болен коронавирусом, это может повышать риски заражения для персонала. При этом пока нет ни одной научной работы, доказывающей, что вирус может свободно циркулировать в брюшной полости, а не в легочной ткани, это только предположение. Рекомендации по защите персонала сводятся к тому, чтобы или отказаться от таких операций (что хуже для больного), или обеспечить герметичную подачу газа и выведение его через фильтрующую систему или за пределы помещений. Больница оборудована фильтрующими системами, мы все технические решения привели в соответствие, чтобы снизить риск инфицирования персонала.
Мы не оперируем COVID-пациентов, а от здорового пациента инфицироваться невозможно. Но при этом все равно защищаемся. К счастью, за весь период карантина у нас не было ни одного случая лечения пациента с доказанной COVID-инфекцией.
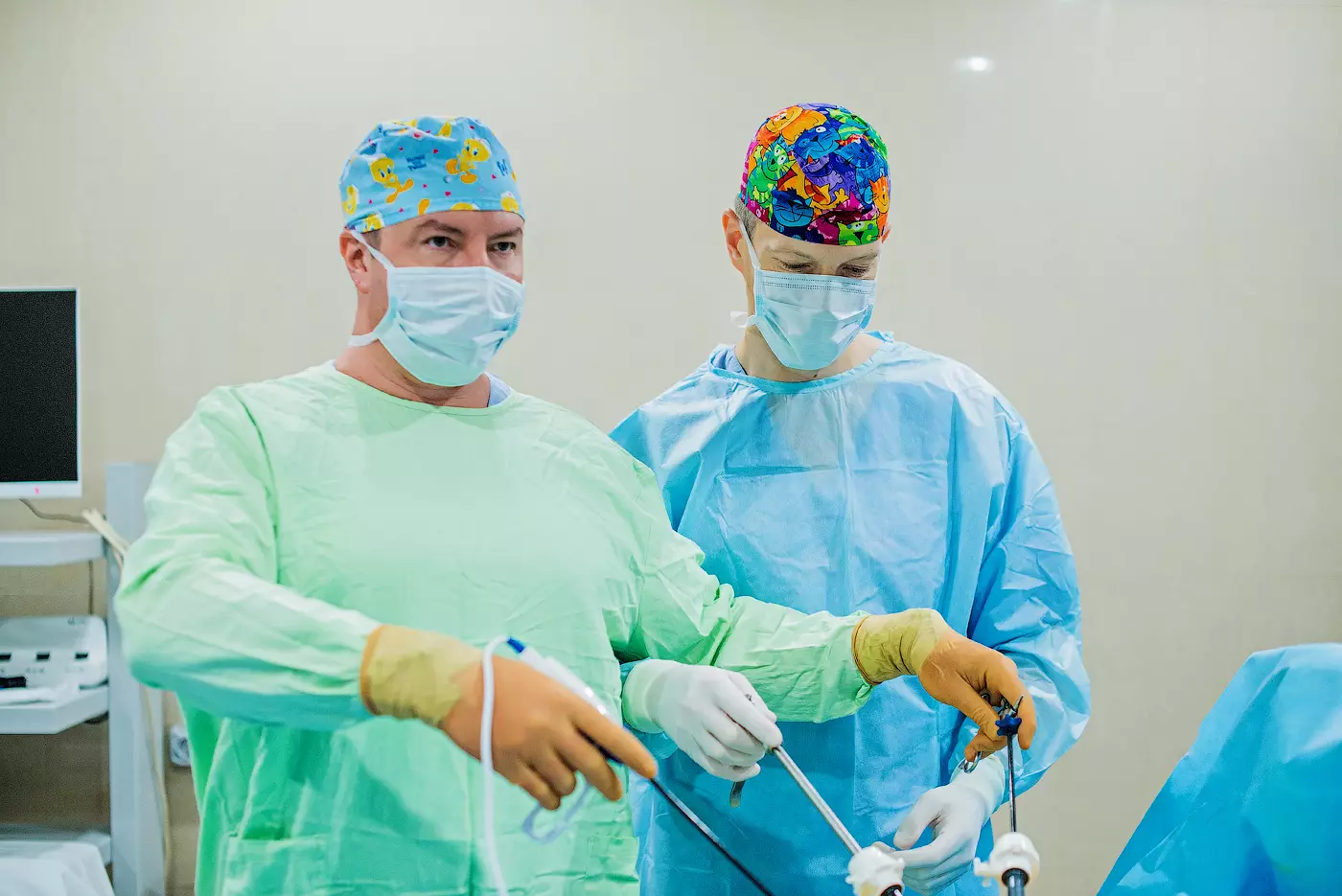
— Существует мнение, что при открытой хирургии на органах брюшной полости у врача "больший обзор", таким образом, операция проходит более точно. Так ли это?
— Действительно, очень распространено мнение, что при лапаротомии врач лучше понимает ситуацию. На самом деле сегодня это утверждение скорее из разряда мифов, и я могу объяснить, на чем он базируется. Первые лапароскопии провели еще в 1901 году Георг Келлинг из Германии и Дмитрий Оскарович Отт — тоже немец, но русского происхождения. Они догадались ввести в брюшную полость через проколы оптическую систему. Так что этой технологии уже практически 120 лет. Ту, первую, лапароскопию действительно можно было называть "хирургией замочной скважины". Врач смотрел в брюшную полость через небольшое отверстие, но возможности такой "операции" были ограничены: взять биопсию, оценить распространенность опухоли и т.д. Прорыв произошел в 1987 году, когда французские врачи догадались во время операции использовать видеокамеру — и вывести изображение на экран монитора, где его видел не только хирург, но все члены хирургической бригады. Это дало сразу колоссальный толчок к развитию технологии, поскольку развязало руки хирургам в прямом и переносном смысле, и сделало возможным через проколы вводить дополнительные инструменты и выполнять операции. Понятно, что видеосистемы 1987 и 2020 годов — совершенно разные по уровню возможностей и качеству.
Современные технологии позволяют 25-50-кратно увеличивать размер изображения на мониторе. И на сегодняшний день говорить о том, что во время лапароскопии видно хуже, чем при лапаротомии — мягко говоря, некорректно. Наоборот — во время лапаротомии (открытой операции) невооруженным глазом хирург с расстояния в полметра может видеть только то, что позволяет острота его зрения. Грубо говоря, он видит миллиметровые структуры, а более тонкие — уже нет. Использование громоздких оптических микроскопов раньше было возможно только в офтальмохирургии, микрохирургии, нейрохирургии, потому что там очень узкое операционное поле. А если операция в брюшной полости и расстояние занимает 15-20 см, а то и полметра влево-вправо, каждый раз перенастраивать этот микроскоп было невозможно, и, по сути, абдоминальные хирурги никогда не работали с увеличением. Сейчас иногда хирурги используют специальные очки с 2-3-кратным увеличением, но это все равно не слишком удобно.
Более того, при лапароскопии свет подводится прямо к операционному полю, источник находится на конце видеокамеры. Есть скрытые места в брюшной полости, куда свет при обычной операции не попадает. В лапароскопии это исключено: мы получаем идеальную визуализацию любой зоны и прямое изображение с расстояния в 2-3 см от объекта операции, который ничего не перекрывает и который мы видим под увеличением. Это выводит хирургию на совершенно новый уровень манипулирования, оперирования. Мы — я имею в виду абдоминальные хирурги — начали видеть лапароскопически те структуры, о существовании которых раньше могли только догадываться. Есть микронервы, которые повреждаются при обычной хирургии, потому что врач работает грубыми инструментами без увеличения. Как следствие возникают серьезные нарушения — например, потеря сексуальной функции (аноргазмия, проблемы с эрекцией у мужчин), недержание мочи и кала и т. п. Увидеть эти нервы и не повредить их лапароскопически легче — конечно, если знать анатомию.
— Пока у большинства людей не появится иммунитет против коронавируса, до тех пор будет существовать риск новой пандемии. Значит ли это, что меры по защите персонала и пациентов от вирусов будут отменены очень не скоро? Как вы считаете?
— Я не могу говорить об иммунитете против коронавируса и риске новой пандемии, поскольку я не иммунолог и не инфекционист. Те данные, которые на данный момент фигурируют по поводу вируса, содержат много противоречий, не вся информация объективна, более того, она еще не обработана должным образом, мы находимся в состоянии накопления наших знаний о болезни. За последние пару месяцев поменялись стратегии лечения, во многих странах наблюдают вторую волну инфицирования. Кто-то говорит, что иммунитет стойкий, но в то же время звучит информация о случаях повторного заражения.
Поэтому, раз проблема не решена, раз мы видим, что люди каждый день попадают в кислородозависимость, на ИВЛ и умирают от коронавируса, противоэпидемические мероприятия продлятся. Ослабление карантина в стране — это скорее политическое и экономическое решение. А с точки зрения организации помощи в стационаре мы не изменим стратегию, пока не настанет момент, когда не будут регистрироваться новые случаи заболевания коронавирусом в стране.










































 Потребительская инфляция
Потребительская инфляция
 Учетная ставка
Учетная ставка
 Официальный курс евро
Официальный курс евро
 Официальный курс доллара
Официальный курс доллара
 Международные резервы
Международные резервы












